Жыныс чөйрөсүндө конус түрүндөгү эт түстүү өсүштөрдүн пайда болушу тынчсызданууну жаратат, бул толугу менен негиздүү, анткени жыныстык аймактын ден соолугу адамдын жалпы физикалык жана моралдык бакубаттуулугу үчүн маанилүү жагдай болуп саналат.
Бул сөөлдөрдүн өсүшү ыңгайсыздыкты жаратат, кадимки жыныстык жашоого тоскоол болот, ошондой эле ден-соолукка олуттуу көйгөйлөрдү жаратышы мүмкүн. Кондиломалардын бүтүндүгү бузулса, инфекция пайда болуп, зыяндуу формага өтүшү мүмкүн. Демек, мындай көрүнүштөрдөн арылуу каалоосу түшүнүктүү жана табигый нерсе.
пайда болуу себептери
Папиллома сөөлүнүн себеби адамдын папиллома вирусу. Бул вирус адамдын денесинин клеткаларына ийгиликтүү интеграцияланган жана алардын өнүгүү циклин, формасын жана түзүлүшүн өзгөртүүгө себеп болгон белгилүү бир ДНК топтомун камтыйт.

ICD-10 оорулардын эл аралык классификациясына ылайык, адамдын папилломавирусу B97. 7 коддуу. Венерикалык мүнөздөгү аногениталдык сөөлдөргө A63. 0 коду ыйгарылган.
Бул вирустун ар кандай штаммдары бар, алардын ар бири белгилүү бир сөөл папилломаларын пайда кылат. Вирустун түрү патологиялык процесстин жүрүшүн, симптомдорду, көрүнүштүн ордун жана оорчулуктун оордугун аныктайт.
Штамдар эки негизги түргө бөлүнөт:
- тери катмарында басымдуу көрүнүшү менен тери;
- жыныс органдарынын былжырлуу эпителийинде пайда болгон былжыр чел, ооз көңдөйүнүн ж. б.
Мындан тышкары, папилломавирустун түрлөрү онкогендик процесске онкогендик, орточо онкогендик жана онкогендик эмес болуп бузулуу коркунучуна жараша айырмаланат.
Көбүнчө, бир эле учурда жуккан адамдын денесинде бир нече түрдүү штаммдар болот.
Инфекциянын жолдору жана коркунуч факторлору
Патогендин организмге киришинин бир нече жолу бар:
- "вертикалдуу" берүү. Кош бойлуу кезде жугуштуу заттын энеден балага өтүшү ушундай деп аталат. Азырынча инфекция пренаталдык мезгилдеби же түздөн-түз төрөт учурундабы белгисиз, бирок папилломавирус менен ооруган энеге кесарево операциясын жасоо жагымсыз. Кесарево төрөт каналынын ичиндеги папилломалар кан кеткен учурда гана тандалат.
- Жыныстык жол.Жугуштуу агент кындын, оралдык же аналдык секс учурунда организмге кириши мүмкүн. Оору козгогуч өбүшүү учурунда шилекей аркылуу да жугат. Жыныстык катнаш учурунда презервативди колдонуу вирустан коргонууга кепилдик бербейт, бирок анын жугуу ыктымалдуулугун азайтат.
- Үй чарба жолу.Бул оорунун жугуу механизми өтө сейрек кездешет. Инфекция бейтаптын жеке буюмдары менен байланышта болушу мүмкүн. Вирус шилекейде жана заарада болгондуктан, башка бирөөнүн идиш-аяктарын, орток сүлгүлөрүн, жеке гигиеналык буюмдарды, туалеттин четинен же мончодо колдонуу аркылуу жугушу мүмкүн.
Инфекциянын ыкмасы негизинен адамдын жашы менен аныкталат: ымыркайларда инфекция энеден, ал эми чоң балдар үчүн байланыш жана үй тиричилиги аркылуу келгендигин аныктоого болот. 17 жаштан баштап көпчүлүк учурда жыныстык жол менен жугат.
Статистикалык маалыматтарга ылайык, адамдын папилломавирусу жыныстык жактан жетилген калктын жарымынан көбүнүн организминде бар, бирок көпчүлүк учурда ал эч кандай түрдө көрүнбөйт жана ташуу түрүндө болот.
Оорунун туу чокусу 17 жаштан 25 жашка чейинки жаш куракта кездешет. Бул максималдуу сексуалдык активдүүлүккө жана сийдик-жыныс системасынын органдарына эпителийдин жогорку сезгичтигине байланыштуу.
Оорунун ыктымалдыгын жогорулаткан предраспоздук факторлор:
- жыныстык активдүүлүктүн эрте башталышы;
- жыныстык өнөктөштөрдү тез-тез алмаштыруу;
- жашы 25 жашка чейин;
- мурда адамдын папилломавирусу же жыныстык жол менен жугуучу башка оорулары бар адамдар менен жыныстык катнаш;
- кош бойлуулук;
- интравагиналдык флоранын дисбаланс;
- ар кандай өнөкөт оору;
- эндометриоз;
- цитостатикалык же глюкокортикостероиддер менен терапия;
- ашыкча салмак;
- калкан безинин бузулушу жана инсулин өндүрүшүнүн бузулушу;
- гиповитаминоз.
Тез-тез стресс жана жеке гигиена принциптерин сактабоо адамдын организмине киргенден кийин инфекция активдүү фазага өтүү мүмкүнчүлүгүн жогорулатат.
Киргизилгенден кийин вирус кан аркылуу бүт денеге жайылып, клеткаларга жабышып, алардын структурасына кирип, анын ДНКсын клетканын ДНКсына бириктирет. Андан кийин жабыркаган клеткалар активдүү өсө баштайт жана бөлүнөт, анын натыйжасында кондиломалар пайда болот.
Өнүгүү жолдору
Вирус адамдын организмине киргенден кийин белгилүү бир убакытка чейин эч кандай симптомдорду жаратпайт.
оорунун жүрүшү төмөнкү алгоритм боюнча ишке ашат:
- Жашыруун мезгил. Бул этапта жуктуруп алуучу инфекциялык козгогучтун бар экенин билбейт, анткени клиникалык көрүнүштөр жок. Бирок, бул этапта адам мурунтан эле жугуштуу болуп саналат жана жыныстык катнаш аркылуу өнөктөшүнө жугушу мүмкүн. Бул жашыруун мезгил 2-3 айдан бир нече жылга чейин созулушу мүмкүн.
- Оорунун башталышы вирус организмде жетиштүү түрдө көбөйгөндө же иммундук системанын коргоочу механизмдери төмөндөгөндө пайда болот. Бул мезгилде биринчи белгилери пайда болот.
- Белгилери жогорулаган активдүү өнүгүү.
Окуялардын мындан аркы жүрүшү төмөнкү багыттардын биринде өнүгүп жатат:
- папиллома сөөлүнүн толук жок болушу менен өзүн-өзү айыктыруу (көбүнчө кош бойлуулук аяктагандан кийин байкалат);
- жай жүрүшү жана теринин өспөй калышы;
- папилломалардын активдүү динамикасы формасынын, өлчөмүнүн, санынын көбөйүшү жана тыгыз жайгашкан топтордун бириктирилиши;
- залалдуу өсүштөрдүн бузулушу.
Кондиломалардын түрлөрү
Кондилома папилломасынын бир нече шарттуу түрлөрү бар:
- экзофиттик- теринин же былжыр челдин үстүнкү бетинен жогору чыгып, сыртка артыкчылыктуу өсүү менен;
- эндофиттик- теринин түзүмдөрүндө басымдуу өсүү менен, ошондуктан визуалдык текшерүүдө анча байкалбайт;
- Buschke-Levenshtein билими- тез өсүү темптери, чоң өлчөмдөрү жана дарылоо курсунан кийин тез-тез кайталанышы менен мүнөздөлөт. Бул формада сырткы өсүү да, кыртыштын терең ички катмарлары да бузулат.
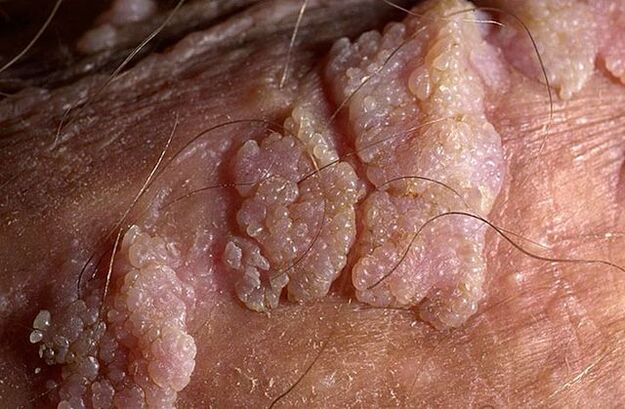
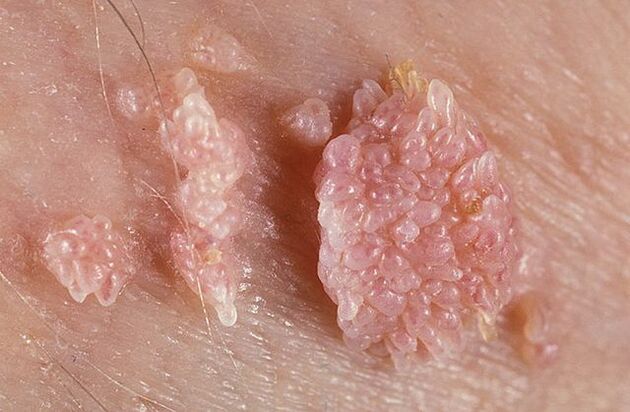
Жыныс сөөлүнүн формасы ичке же кең негизге ээ болушу мүмкүн. Сабагы ичке болсо, учу курч же союл сымал болушу мүмкүн. Кең базасы бар папилломалар өтө сейрек кездешет. Бардык мындай өскөндөрдүн түсү теринин түсүнө жакын: эттен кызгылтка чейин. Бети жумшак болушу мүмкүн же кератин катмары менен капталган.
Сөөлдөр өз алдынча же түйүндөргө окшош топтордо пайда болушу мүмкүн. Кээде мындай бир нече топтун өлчөмү 1, 5 смге жетет. Бир нече топ бириккенде гүлдүү капуста гүлдөрүнө же короздун тарагына окшош түзүлүштөр пайда болот. Бул өсүштөр текшерүүдө ооруну аныктоону жеңилдетет.
Жалгыз өсүүлөр, адатта, чоң элементтердей ыңгайсыздыкты жаратпайт. Сейрек учурларда алар сынып, бир аз кан кетет.
Ири түзүлүштөр көбүрөөк көйгөйлүү болуп саналат: алар нымдап, кан кетип, жабыркаган аймактарда тамыр жайган экинчи инфекциянын кесепетинен начарлап кетиши мүмкүн.
Симптомдору
Биринчи симптомдор эң кыска учурда бир нече жумага созулган жашыруун мезгил аяктагандан кийин пайда болот.
Кондиломалардын пайда болушу төмөнкүдөй болот:
- териде бир аз кызарып, кычышып баштайт;
- териде же былжырлуу бетинде ыйлаакчалар же майда бүдүрчөлөр түрүндө исиркектер пайда болот;
- туберкулездер акырындык менен узундугу 1-1, 5 сантиметрге чейин өсөт;
- Жакын жерде жаңы исиркектер пайда болот, алар да кондилома папуласына айланат.
Локалдаштыруу өзгөчө штаммга жана патогендин организмге кирүү жерине жараша болот:
- тышкы жыныс органдары;
- анал зонасы (аногениталдык папилломалар);
- уретра ичинде;
- жатын моюнчасында;
- ооздогу эпителийде (чак беттеринде, тилде жана эриндин ичинде).
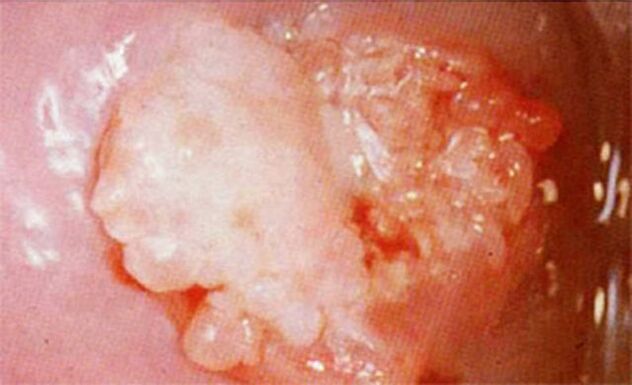
Клиникалык көрүнүш адамдын ден соолугунун абалына жараша ар бир конкреттүү учурда ар кандай болушу мүмкүн. Майда сөөлдөрдүн башка белгилери байкалбайт.
Көбүрөөк курсу менен коштолгон төмөнкү симптомдор байкалат:
- кычышуу же исиркектер сайтында күйүп;
- сезүү бөтөн объектисин зонасында;
- шишиктердин аймагында нымдуулук;
- кондиломалар жайгашкан аймактан жагымсыз жыт.
Физикалык активдүүлүк, узак басуу же чуркоо менен жогоруда айтылган бардык симптомдор күчөйт.
Оор учурларда чарчоо, алсыздык, интоксикациянын белгилери, узакка созулган баш оору, дене табы жана температуранын жогорулашы байкалат.
Эркектерде жана аялдарда симптомдор кээ бир айырмачылыктарга ээ. Бул анатомиялык айырмачылыктарга жана жыныстык жүрүм-турум өзгөчөлүктөрүнө байланыштуу.
Эркектердеги көрүнүштөр
Эркектерде кондиломалар көбүнчө урчук, чурай, лоб жана пенистин ар кандай структуралык бөлүктөрүнө таасир этет: баш, дене, френулум жана сүннөтү, коронардык оюк. Заара чыгаруучу каналдын жанында локализацияланган папилломалар ачык кызыл түскө ээ болуп, бул локализация көбүнчө заара чыгарууда агымдын бифуркациясын же чачырашын пайда кылат.
Эгерде исиркектер көтөн чучуктун чыга беришинде жайгашкан болсо, анда ичеги кыймылда катуу ооруп, заңда кан болушу мүмкүн. Ушундан улам көбүнчө дефекациядан рефлексивдүү коркуу пайда болот, ал мезгил-мезгили менен ич катууга, кээде геморройго алып келет.
Көбүнчө ичтин ылдый жагында бүдөмүк ооруйт, жыныстык катнашта күйүп, ооруйт, ошондой эле заара чыгарууда.
Инфекциянын узакка созулушу эркектин иммунитетин төмөндөтүп, аны дем алуу органдарынын ооруларына алсыз кылат, аларды дарылоо демейдегиден кыйыныраак.
Аялдардагы көрүнүштөр
Аялдарда папилломалардын эң көп пайда болгон жерлери нымдуулук жана температура дайыма жогорулап турган перианалдык зоналар: клитордун эпителийи, жыныс эриндери, кындын чыгышы жана уретранын тешиги. Аналдык жыныстык катнаш учурунда инфекция пайда болсо, көтөн чучуктун тегерегине өскөн шакекче топтолуп калышы мүмкүн.
Чоң өсүүлөр көбүнчө экинчилик инфекцияга айланып, катуу жыт, кан агуу, жара жана тийгенде катуу ооруну пайда кылат. Басып жатканда кыжырдануу жана катуу дискомфорт байкалат.
Аялдардын 50%да жатындын моюнчасында ак түстөгү элементтер пайда болот, алар кадимки кольпоскопия учурунда аныкталат, ага чейин кондиломалардын ак түсүн күчөтүүчү кислоталуу дезинфекциялоочу каражаттар менен дарыланат.
Кээ бир учурларда, бардык өсүүлөр аялдын ички жыныс органдарынын былжырлуу кабыкчасында жайгашкан, ошондуктан ал гинекологго пландуу иш сапары менен келгенге чейин байкабайт. Бул көбүнчө эркектерге салыштырмалуу кечирээк дарылоону баштоонун себеби болуп саналат.
Көбүнчө аялдар интимдик жерлерде формациянын болушуна байланыштуу ыңгайсыздыкка дуушар болушат, бул аларды секстен баш тартууга мажбурлайт.
Папилломалар сейрек кездешет, ал эми өтө сейрек учурларда - пабисте, санда, моюнда же бетинде.
Кош бойлуулук учурунда кондиломатоздун өзгөчөлүктөрү
Кондиломатоз дарыласа, кош бойлуулук бир нече айдан эрте эмес пландаштырылышы керек. Эгерде аял терапия учурунда антивирустук дарыларды кабыл алса, кош бойлуулуктан баш тартуу мөөнөтү узартылат. Ийгиликтүү дарылоо жана сакталган интервалдан кийин, сиз аман-эсен кош бойлуу боло аласыз.
оору кош бойлуу кезинде эле табылган болсо, анда ал баланын бардык органдары мурунтан эле түзүлгөн чейин дарылоону күтүү сунушталат. 28 жумадан кийин дарылоо түйүлдүктүн өнүгүүсүнүн бузулушуна алып келбейт.
Кош бойлуу аялдарда кондиломатоздук сөөлдөрдүн пайда болушунун себептери болуп иммунитеттин стандарттык төмөндөшү, организмге стресстин жогорулашы жана олуттуу гормоналдык өзгөрүүлөр кирет.

Эгерде папилломалар жыныстык органдардын сырткы бөлүктөрүндө же перианалдык зонада жайгашкан жана дискомфортту жаратпаса, анда дарылоо маселеси бала төрөлгөнгө чейин кийинкиге калтырылышы мүмкүн. Бирок тез өсүү, чоңоюу жана чоңойгондо катуу ооруганда дароо дарыгерге кайрылуу керек. Кээде түзүлүүлөрдүн жогорку ылдамдыгы менен алардын бошоп кетиши байкалат, бул кындын жарылуусуна алып келиши мүмкүн.
Бул оору, эреже катары, түйүлдүктүн пайда болушуна таасир этпейт, бирок анын таасири эненин абалына жана төрөт процессине жайылтылат. Башка инфекциялар бар болсо, көп учурда эрте төрөлүү коркунучу бар.
Түйүлдүктүн төрөт каналы аркылуу өтүшү учурунда кондиломалар жабыркаса, бул көбүнчө ымыркайдын инфекциясына жана неонаталдык же көкүрөк мезгилиндеги кекиртектин кондиломатозуна алып келет. Ошондуктан, төрөт каналында олуттуу папилломалардын болушу кесарево үчүн түздөн-түз көрсөткүч болуп саналат.
Зарыл болсо, өсүү кош бойлуулук учурунда алынып салынат, андан кийин кыртыш анын жакшы мүнөзүн текшерүү үчүн гистологияга жөнөтүлөт.
Кош бойлуулук учурунда кондиломадан арылуу үчүн салттуу медицинанын ыкмаларын колдонууга жол берилбейт, анткени бул оң натыйжа бербестен, зыяндуу клеткалардын зыяндуу клеткаларга бузулушуна алып келиши мүмкүн.
Кош бойлуулук учурунда ыңгайсыздыкты жаратпаган түзүлүштөр төрөттөн кийин бир нече айдын ичинде дарыланбай эле өз алдынча жоголуп кетет, анткени аялдын гормоналдык балансы нормалдашат.
Диагностика
Эгерде пациент адамдын папилломавирусун эске салган симптомдорду байкаса, анда ал гинеколог, уролог же венерологго кайрылуусу керек.
Биринчи кезекте, адис төмөнкү пункттарды тактоо үчүн сурамжылоо жүргүзөт:
- оорулуунун биринчи белгилерин аныктоо убактысы;
- инфекциянын мүмкүн болуучу себептери;
- оорунун динамикасы жана өнүгүшү дарыгерге чейин.
Андан кийин, клиникалык текшерүү жүргүзүлөт, анын жүрүшүндө адис жайгашкан жерин, интенсивдүүлүгүн, өлчөмүн жана абалын аныктайт. Аялдар үчүн кошумча кольпоскопия (жеке жыныстык органдарды чоңойтуу менен изилдөө) же кеңейтилген кольпоскопия (уксус кислотасынын эритмеси менен жасалган ушул сыяктуу процедура) жүргүзүлөт.
так диагноз коюу үчүн, дарыгер төмөнкүдөй кошумча сыноолорду дайындайт:
- ПЦР диагностикасы, жабыр тарткан аймактардын эпителийинин кыргычтарынан патогенди табууга жана анын санын аныктоого мүмкүндүк берет (ошондой эле вирустун штаммын аныктоого мүмкүндүк берет);
- аноскопия- чоңойтуу менен ануска жакын аймакты визуалдык текшерүү;
- цитология жана гистологияатиптик клеткаларды же ткандарды аныктоо үчүн түзүлүштөрдүн фрагменттери;
- өсүү биопсиясыткандардын түзүлүшүн микроскопиялык изилдөө үчүн эпителий ткандарынан;
- антитело титр аныктообул вируска;
- жагуумикроскопиялык онкоцитология үчүн жатын моюнчасынын каналынан жана жатын моюнчасынан.
Зарыл болгон учурда дерматолог же проктолог менен консультациялар белгиленет. Эгерде диагноз кош бойлуу аялга коюлса, анда акушер-гинекологго кайрылуу зарыл.
Бардык керектүү маалыматтарды алгандан кийин, адис терапия жана оорудан толук арылуу үчүн жеке тактикасын тандап алат.
Дарылоо
Көбүнчө кондиломатоз менен адамдар медициналык мекемелерге баруудан качышат жана терапияны өздөрү тандашат, көрүнгөн көрүнүштөрдү жок кыла турган жергиликтүү дары-дармектерге артыкчылык беришет, бирок инфекциянын организмин айыктырбай, аны жашыруун стадияга өткөрүп беришет. Мындай дарылоо дээрлик дайыма рецидивге алып келет. Ошондуктан, акыркы айыктыруу үчүн комплекстүү мамиле талап кылынат, аны бир гана адис аныктай алат.
Дарылоо төмөнкү багыттар боюнча жүргүзүлөт:
- өсүштөрдү алып салуу;
- вируска каршы күрөшүү;
- оорулуунун иммунитетин бекемдөө.
Жыныстык сөөл менен күрөшүү үчүн колдонулган бардык ыкмалар радикалдуу жана дарылык болуп бөлүнөт.
Радикалдуу методдор
Мындай ыкмалар тышкы көрүнүштөрдү тез арада жок кылуу зарыл болсо же аялдардын жатын моюнчасында кондиломалар локализацияланган учурда тандалат.
алып салуу үчүн төмөнкү ыкмалар колдонулат:
- Хирургиялык кесүүжергиликтүү же жалпы анестезия астында скальпель колдонуу менен түзүлүшү. Кесилген жер хирургиялык жип менен тигилет. Бул ыкма классикалык болуп эсептелет экенине карабастан, ал көп учурда ооруканада операциядан кийинки кан жана узак мөөнөттүү калыбына келтирүүгө алып келет, ошондуктан акыркы учурда хирургиялык алып салуу аз жана аз колдонулат.
- Суюк азот менен криодеструкция.Бул ыкма салыштырмалуу арзан жана коопсуз, анестезияны же наркозду талап кылбайт. Тоңдургандан кийин формациялардын белоку бузулат, түйүндөр кургап, түшүп калат. Бир нече жумадан кийин дарыланган жерде эч кандай тырык же тырык калбайт.
- Лазердик алып салуу.Коопсуздугуна жана жогорку натыйжалуулугуна карабастан, ыкма наркозду талап кылат жана жогорку наркы менен мүнөздөлөт, ошондуктан башка ыкмаларды колдонууга мүмкүн эмес болсо, ал дайындалат. Лазердик нурдун таасири астында өсүү сабагынын түзүлүшү бузулат. Каутеризациядан кийин кондилома тамактанбай калат, бул бир нече күндүн ичинде анын некрозуна алып келет жана котур жоголот. Лазердик тазалоодон кийин тырыктар көп бойдон калат.
- Электрокоагуляция.Метод арзан, бирок өтө оорутуу, ошондуктан жергиликтүү анестезияны талап кылат. Жыныстык органдардын чыгышы жогорку температурага дуушар болушат, анын жүрүшүндө папилломалар каутеризацияланат. Котурлар бир нече күндөн кийин өзүнөн өзү түшүп, тырыктарды калтырат.
- Радиохирургия.Учурда бул эң жогорку технологиялуу, тез жана эффективдүү ыкма болуп саналат, бул анын жогорку баасын аныктайт. Жогорку жыштыктагы радиотолкундардын жардамы менен жыныстык сөөл 15-30 мүнөттө оорутпай жок кылынат. Мындай алып салуудан кийин кан кетпейт, айыгуу бир сутка ичинде пайда болот, андан кийин териде эч кандай издер калбайт.
- Химиялык заттар менен жок кылуу.Бул ыкма бир нече биригүү жок, кичинекей түзүлүштөр үчүн гана ылайыктуу. Атайын күчтүү заттар колдонулат, бул өсүү клеткаларынын өлүмүнө алып келет. Бул продуктылар жергиликтүү химиялык күйүккө себеп болгон жогорку концентрациядагы кислоталарга же щелочторго негизделген.
Эгерде кондиломатоз менен күрөшүүнүн радикалдуу ыкмалары менен гана чектелсек, анда кондиломалардын кайталанышы ар бир үчүнчү учурда пайда болот.
Дары терапиясы
Комплекстүү мамиле зыянсыз түзүлүштөрдү жок кылууну, организмдеги вирустан арылууну жана иммундук статусту жогорулатууну камтыйт. Ошондуктан, дары-дармек менен дарылоо мындай препараттарды колдонууну камтыйт:
- Аптека продукцияларысөөлдүн некрозу үчүн, үйдө колдонуу үчүн алгылыктуу. Бул продукт бир нече күн бою кондиломдорго карата колдонулушу керек. Эгерде дары өскөн жердин жанындагы соо кыртыштарга тийсе, терең химиялык күйүк пайда болот, андыктан дарыны өтө кылдаттык менен колдонуу керек. Күнүмдүк тиркемелерден кийин, бир нече күндүк кыска тыныгуу жасаңыз. Эгерде бутак түшпөсө, анда курс кайталанат. Өсүмдүктөрдүн некрозуна алып келген фармацевтикалык продуктыларга эритмелер жана майлар кирет.
- Вируска каршы каражаттар.Алар жергиликтүү же системалуу колдонуу үчүн болушу мүмкүн.
- Иммуномодуляторлориммунитетти жакшыртуу үчүн.
Мындан тышкары, организмдин коргонуусун жакшыртуу үчүн мультивитаминдик комплекстерди системалуу кабыл алуу, атайын диета жана сергек жашоо образы белгиленет.
Дарылангандан кийин кондиломатозго каршы иммунитет түзүлбөйт, ошондуктан мурунку жыныстык өнөктөштөн кайра инфекция жугушу мүмкүн.
Мүмкүн болгон кыйынчылыктар
Кондиломатозду узак убакыт бою дарылабаса, төмөнкүдөй кыйынчылыктар пайда болот:
- Бактериялык инфекциянын бузулган кондиломатоздук папилломаларга кошулушу, бул ириңдүү түзүлүштөрдү, баланопосттитти жана перианалдык зонада жараларды пайда кылат.
- Заара чыгаруучу каналда өскөндө вирустук-бактериялык уретрит пайда болуп, заара чыгаруу көйгөйлөрүнө, зааранын организмде кармалып калышына жана заара чыгаруу жолдорунун инфекциясына алып келет.
- Качан чоң түзүлүшү локализуются нарын ануса, пайда болот геморроидалдык кан жана парапроктит.
- Жыныстык сөөл адамдын жыныстык жашоосуна таасирин тийгизип, жыныстык катнаштан баш тартууга алып келет. Мунун баары көбүнчө депрессияга жана психологиялык көйгөйлөргө алып келет.
- Аялдарда жатын моюнчасынын эрозиясы жана дисплазиясы пайда болушу мүмкүн.
- Эң чоң коркунуч - залалсыз шишиктердин рак оорусуна (пенистин башынын же жатын моюнчасынын рагы) айлануу коркунучу.
Алдын алуу чаралары
Кондиломатоздун алдын алуу өзгөчө жана жалпы болуп бөлүнөт.
Конкреттүү профилактикалык чараларга жаңы төрт валенттүү вакцина менен эмдөө кирет. Бул вакциналар адамдын папилломавирусунун бардык штаммдарына каршы иштебейт, бирок алардын ичинен жатын моюнчасынын рагын пайда кылган эң коркунучтуусу менен ийгиликтүү күрөшөт. Эмдөө 11 жаштан баштап жүргүзүлүп, үч жолу кайталанат.
Өзгөчө эмес алдын алуу көптөгөн жыныстык жол менен жугуучу ооруларга мүнөздүү чараларга окшош:
- тосмо контрацептивдерди колдонуу;
- өздүк гигиенаны тийиштүү деңгээлде сактоо;
- үзгүлтүксүз жыныстык өнөктөш;
- гинеколог же андролог тарабынан үзгүлтүксүз текшерүү;
- жамбаш органдарынын ооруларын өз убагында дарылоо;
- спирт ичимдиктерин жана тамекини таштоо.
Мындан тышкары, стресс, физикалык чарчоо, гипотермия жана иммундук системаны алсыратуучу ар кандай факторлордон алыс болуу керек. Туура тамактануу, ден соолукту чыңдоо жана туура уйку режими жыныс сөөлүнүн пайда болушунун алдын алат.














































































